IBDセンターについて
IBDセンター開設にあたり
慢性炎症性腸疾患(Inflammatory bowel diseases:IBD)は、詳細な原因は未だ不明ですが摂食した食餌抗原に対する腸管免疫の過剰反応を主な原因とする、慢性・進行性の腸管炎症を主体とする疾患で、具体的には潰瘍性大腸炎、クローン病、腸管型ベーチェット病などを指します。また遺伝子的な要素の関与性も指摘されています。
これはもともと欧米に多い疾病で、アジアでは稀と言われていました。しかし日本でも1980年代後半頃から急速に疾患人口が増加しはじめ、増加の割合は年率10%にもおよび、いまや疾患人口は全国で30万人を超える勢いで、わが国でもcommon disease(普通に遭遇する病気)となってきています。しかもこの疾病は主に若年者、生産人口に多く発症します。このため本人および社会に与える影響が甚大で適切な診断治療が欠かせませんが、本疾患を専門とする診療医は決して多くはありません。
当院は開院以来、名古屋市の中心部で幅広く様々な基幹病院とも連携し診療を行ってまいりました。また全消化管の精査を可能とすべく最新の内視鏡設備や画像診断装置はじめ様々な検査機器を積極的に導入しながら、特に就労しており平日昼間になかなかお時間が取れない患者さんのために、夕方診療や土曜日診療にも注力してきました。
以上を背景としこの度、慢性炎症性腸疾患(IBD)に合併が多い肛門病変まで含め一貫した診療が行える診療部門を立ち上げました。患者さん皆様方の健康に少しでもお役に立てるよう微力を尽くして参りたいと思います。
症状と検査・診断について
症状は、潰瘍性大腸炎(UC)とクローン病(CD)で多少違いがありますが、共通するものとして、下痢、血便、体重減少、貧血、腹痛、熱発などがあります。ただし潰瘍性大腸炎(UC)の場合、多くの患者さんは直腸ないしS状結腸に炎症が限局しているため、少量の血液を含む粘液の排出が持続する程度の症状であることが多いです。クローン病(CD)では、上記のような腸管由来の症状が起きる前に、約半数の患者さんで肛門周囲膿瘍/痔瘻や(クローン)裂肛など、肛門症状が出現するとされています。その他、潰瘍性大腸炎(UC)でもクローン病(CD)でも皮膚症状、関節症状、胆管炎、膵炎、血栓症、眼症状など、多彩な腸管外症状を来し得ることが知られています。すなわち、慢性炎症性腸疾患(IBD)は全身疾患と考えるべき病気と言えます。
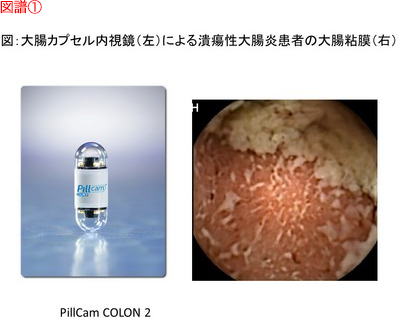
診断は、例えば クローン病(CD)合併痔瘻は通常の痔瘻とは様相が異なることが多く、熟達した専門医であればおしりを一目見ただけで初発クローン病(CD)とわかってしまうことも少なくありません。大腸内視鏡検査やカプセル型内視鏡で小腸の検査、場合によっては腰椎麻酔下に直腸肛門の検査を行って診断します。なお、当院では内視鏡挿入に際しては必要に応じて鎮痛・鎮静剤を用い、苦痛のない検査を心がけています。また2014年よりスコープ挿入困難例では大腸もカプセル型内視鏡が可能となりました(図譜①)。潰瘍性大腸炎(UC)でも下痢による痔瘻から診断がつく場合があり、いずれの疾患も大腸肛門疾患に習熟した専門医が深く関わる疾患です。
最近では潰瘍性大腸炎では便中カルプロテクチン、クローン病には血中ロイシンリッチα2グリコプロテイン(LRG)といった、直接腸管粘膜を検査しなくても便や血液から腸管の炎症の程度を客観的に評価すること可能となってきています。これらも利用して、前処置などに時間と手間がかかる大腸内視鏡検査は必要最小限にとどめるよう努めておりますが、慢性炎症性腸疾患(IBD)患者さんは生産年齢の方が多いため当院では土曜日の午後にも内視鏡検査はじめCTおよびMRIといった画像診断などが行えるように体制を整えております。
慢性炎症性腸疾患(IBD)はいつ増悪するかわかりませんので、定期的な診療は欠かせません。もし放置すると、潰瘍性大腸炎(UC)では炎症の範囲が口側へ拡大し、中毒性巨大結腸症や、ひいては発癌に至る場合もありますし、クローン病(CD)では腸管に瘻孔(孔が開くこと)や狭窄を来し、腸管切除が必要となったりします。また肛門病変はとりわけ難治性が高いとされ、膿瘍の拡大、膿排出の持続、さらに肛門狭窄、最終的には癌化の可能性が高くなります。ですから早期段階での治療介入が非常に重要なのです。
治療について
治療は、上記のような経過を辿らせないようにするために必要となります。すなわち、潰瘍性大腸炎(UC)では直腸炎あるいは炎症が比較的軽いうちに、まずサリチル酸系薬剤や免疫調節剤の内服と坐剤や種々の注腸剤を使用してゆきます。潰瘍性大腸炎(UC)の過半は軽症例ですので、これらの副作用が少ない治療で寛解導入し維持できることも多いです。また当院では透析の経験を生かし、白血球除去療法も施行可能です。さらに難治例には、ステロイド剤や分子標的薬も用いています。
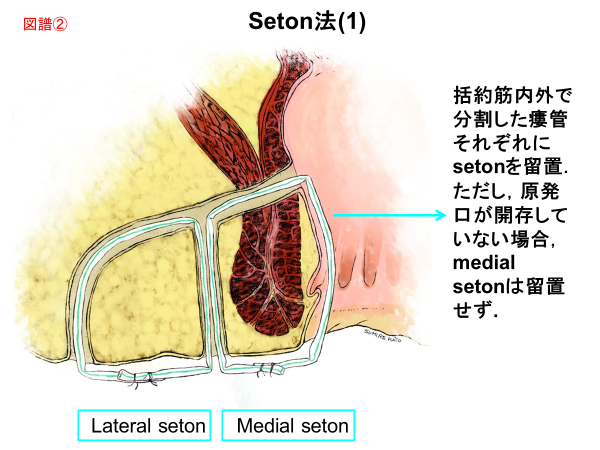
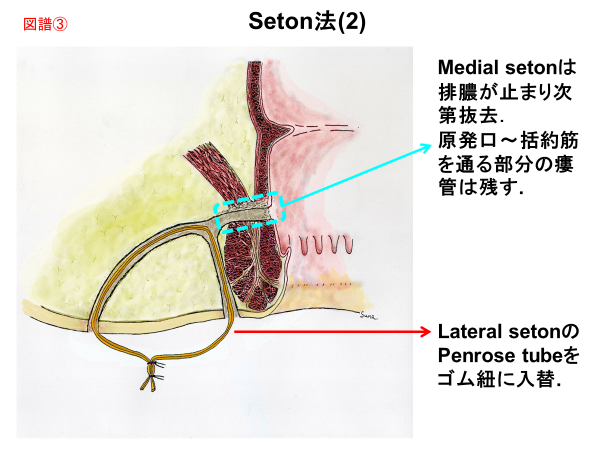
クローン病(CD)では免疫調節剤、種々のステロイド系薬剤の内服や成分栄養療法などを組み合わせます。肛門病変は一般に難治で、通常の痔瘻手術を行うと術後括約筋機能不全が起き放置すると肛門機能が損なわれるため、まず痔瘻にseton drainage(細い紐を痔瘻瘻管に通し、持続的に膿を出すようにしておく処置/図譜②、③)後、分子標的薬を導入し、良好な治療成績を得ています(Top down療法)。
潰瘍性大腸炎(UC)とクローン病(CD)で適応となる分子標的薬は多少違いがありますが、使用できる薬剤は確実に増えてきています。また使用例の増加に伴いそれぞれの薬剤の特性などもだいぶわかってきました。どの薬剤を選ぶかは、投与方法を含めたそれぞれの薬剤の性質はもちろんのこと、個々の患者さんの病状やパーソナリティ、社会的背景などを踏まえ、ご本人とよく相談してから決めるようにしています。
治療費は、慢性炎症性腸疾患(IBD)は厚生労働省指定難病ですから、診断基準を満たし所定の診断書を保健所に提出すれば公費による治療費の減免が受けられます。ただし特に潰瘍性大腸炎(UC)では中等症以上という制限がつくようになりました。
また妊娠出産という一大イベントを控える若年女性のIBD患者さんにも特に注意が必要です。慢性炎症性腸疾患(IBD)は腸管に病変の主座をおきますがあくまで全身性疾患ですから、他科との連携は欠かせません。妊娠出産にしても高リスクとなりますから大学病院はじめ基幹病院との連携は不可欠ですが、慢性炎症性腸疾患(IBD)の患者さんが母体・胎児ともご無事でご出産に至るのは私たちにとっても普段の診療では得られない大きな喜びです。腸管以外の症状にもよく目を向け、他科との連携をより一層強め、患者さんにキメ細かな先進的な医療を受けていただけるよう努めてゆきたいと思います。
図譜
①PillCam COLON写真
慶応義塾大学IBDセンターHP(http://www.keio-med.jp/gastro/ibd-center/uc/)
②③Seton法
Saigusa N, et al.A series of seton techniques involving “top-down therapy” for patients with Crohn’s disease who initially presented with perianal fistulas. J Anus Rectum Colon. 2018 Oct 29;2(4):122-129.
スタッフの紹介
三枝 直人(さいぐさ なおと) IBDセンター長
資格等
日本外科学会 専門医
日本消化器外科学会 専門医・指導医
日本消化器内視鏡学会 専門医
日本大腸肛門病学会 専門医・指導医・評議員
日本炎症性腸疾患学会 専門医・指導医
日本消化管学会 専門医
American Society of Colon and Rectal Surgeons(米国結腸直腸外科学会)会員
診療のご案内
●受付開始時間:朝8:00~、夜16:30~
●外来予約受付:052-451-1541
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| 9:00~12:00 | - | 三枝 直人 | 三枝 直人 | - | 三枝 直人 | 三枝 直人 |
| 17:30~19:00 | 三枝 直人 | - | - | - | - | - |
雑誌掲載等
三枝直人医師の連載記事が掲載されています。
クローン病と潰瘍性大腸炎の総合情報誌「CCJAPAN」vol.117~Vol.123